Salud pública
Patricia Noemí Vargas Becerra
Jefa del Departamento de Salud Pública del Centro Universitario de los Altos de la Universidad de Guadalajara.
En Jalisco, al igual que en el resto de nuestro país, se identifican por lo menos tres factores que colocan a los ciudadanos en situaciones de vulnerabilidad frente a la pandemia por la enfermedad de coronavirus (COVID-19), estos son: el perfil epidemiológico de la población, la carencia en la infraestructura y personal para la atención de la salud y la desigualdad en el acceso a los servicios de salud.
1. El perfil epidemiológico de la población
La población de México y de Jalisco presenta una alta prevalencia de enfermedades crónico-degenerativas. Al respecto, el 18.4% de los mexicanos de veinte años y más padece diabetes, el 10.3% tiene hipertensión y el 36.1% obesidad. En este mismo sentido, en Jalisco el 15.2% padece hipertensión y el 7.6% diabetes (ENSANUT, 2018). Investigaciones recientes han señalado que las personas con enfermedades crónicas preexistentes, como es el caso de la hipertensión y la diabetes, aumentan hasta diez veces el riesgo de muerte por COVID-19[1]. Aunado a lo anterior, Jalisco cuenta aún con una alta incidencia de enfermedades infecciosas. Por ejemplo, esta entidad federativa ha presentado recientemente una alta incidencia de casos de dengue[2].
Dado este escenario, la condición demográfica favorable de contar con una estructura poblacional relativamente joven tanto en México como en Jalisco es contrarrestada por el alto grado de comorbilidad poblacional.
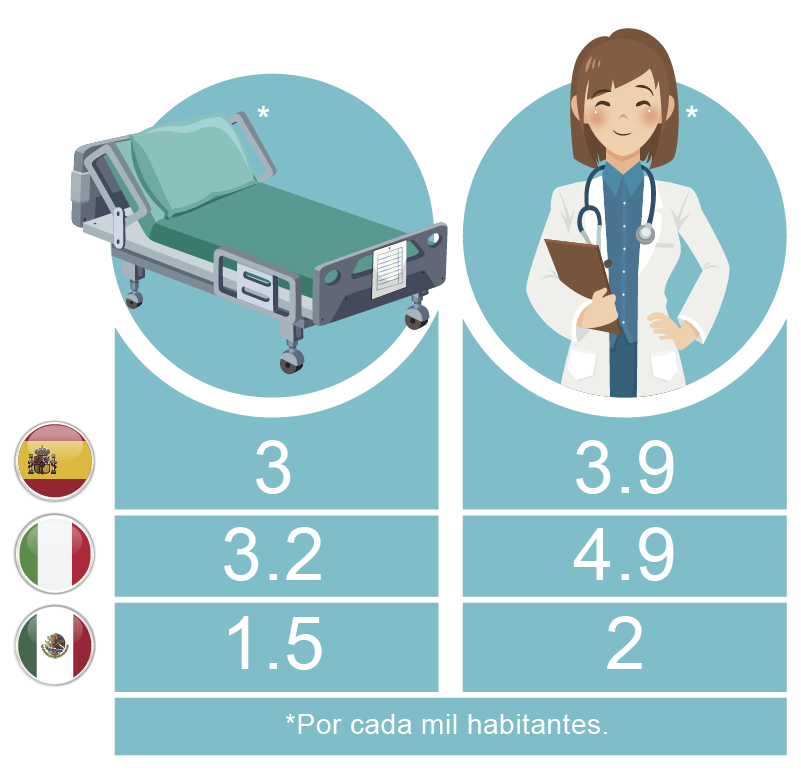
2. Carencias en la infraestructura y recursos humanos para la atención de la salud
La experiencia reciente en algunos países como Italia y España ha mostrado que la infraestructura sanitaria, como hospitales y equipo médico, ha sido insuficiente para la atención de los ciudadanos afectados por COVID-19. Al respecto, mientras que España e Italia cuentan con 3 y 3.2 camas hospitalarias por cada mil habitantes, respectivamente, México tiene el 50 por ciento menos, esto es, 1.5 camas de hospital por cada mil habitantes[3] y Jalisco cuenta con alrededor de 1. El personal de salud es también otro punto central en la atención de esta pandemia. Italia cuenta con 4.9 médicos por cada mil habitantes, España con 3.9[4]. Este indicador se reduce a 2.4 en el caso de México y Jalisco sólo cuenta con 2 médicos por cada mil habitantes. En este contexto la saturación del sistema de salud sería aún más rápida y crítica de no tomarse las medidas sanitarias recomendadas por los organismos internacionales de salud. Otra cuestión a considerar es la desigualdad existente en la distribución de los recursos tanto a nivel nacional como local.
Las zonas rurales, en las regiones fronterizas y en las poblaciones de refugiados y desplazados, la carencia de servicios de salud y recursos se agudiza, colocando a estas poblaciones en situación de vulnerabilidad frente al presencia de esta enfermedad.
3. La desigualdad en el acceso a servicios de salud
México y Jalisco enfrentan esta pandemia también con un acceso desigual a los servicios de salud, dado que el sistema de salud no ha logrado “la cobertura universal en salud”, ya que el 17% de los mexicanos y el 19% de los jaliscienses no tienen acceso a servicios de salud. Al desagregar esta información por grupos de edad en México, el 19% de los ciudadanos entre los 20 y 59 años no tienen acceso a salud, cifra que disminuye a un 13% en la población de 60 años y más. Por otro lado, el panorama se complejiza, ya que no se ha logrado un sistema de salud unificado y equitativo; al respecto, cuatro de cada diez mexicanos y 3 de cada diez jaliscienses estaban afiliados al Seguro Popular. Asimismo, 3.7 de cada diez personas entre los 20 y 59 años gozaban de dicha afiliación, en Jalisco estas cifras descienden a 2.9. Esta desagregación es importante dado que es en estos grupos en donde se presenta la mayor incidencia de casos de casos de COVID-19 (1.4 y 1.3 por cada cien mil habitantes respectivamente). Este escenario coloca en situación de vulnerabilidad y riesgo a esta población precisamente en el periodo actual, ya que nuestro país está transitando de este sistema de protección social en salud cuyo brazo operativo era el Seguro Popular al Instituto de Salud para el Bienestar (INSABI) que no ha materializado su implementación a nivel nacional y local.
El éxito de una respuesta eficaz tanto a nivel nacional como estatal para contener la epidemia de COVID-19 debe considerar los aspectos antes mencionados y tomar en cuenta la existencia de un subregistro en la identificación de casos, debido a la baja cobertura de pruebas para detectar el virus SARS-CoV-2 en nuestro país. (ver anexo)
Esto impide tener un panorama preciso del avance del contagio, por lo que sería deseable incrementar significativamente la cobertura de pruebas en la población para detectar a las personas con esta enfermedad, establecer las medidas correspondientes de cuarentena y el rastreo de casos. Lo anterior, con el fin de interrumpir las cadenas de contagio y disminuir considerablemente las tasas de mortalidad, como ha sido señalado por diversas instancias internacionales como la Organización Mundial de la Salud y a la Organización Panamericana de la Salud.
Anexo
América Latina y el Caribe
Casos reportados y cobertura de pruebas COVID-19
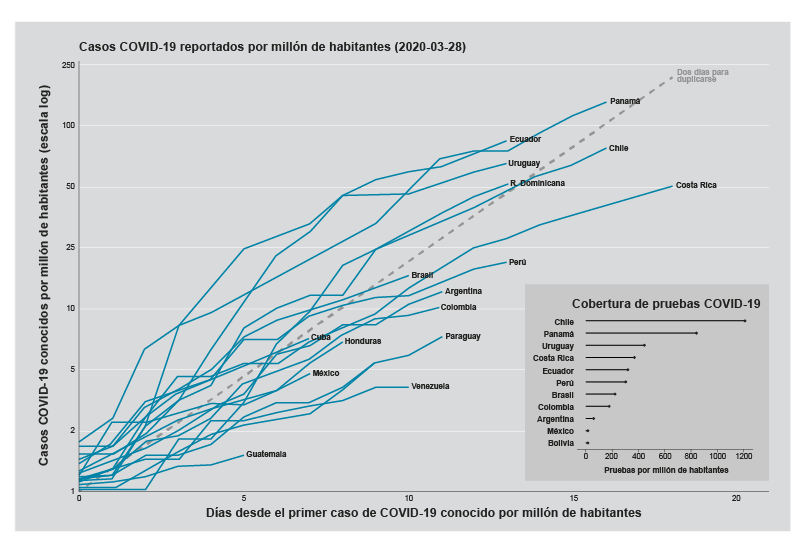
Fuente: Acosta, E. (2020). En América Latina y el Caribe se debe actuar para mitigar los impactos negativos del COVID-19 sobre la población y la economía. 26 de marzo del 2020; contacto: Enrique Acosta; [email protected]; @Acosta_Kike_
[1] Vital Surveillances: The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19)-China, 2020. China. CDC Weekly 2020, 2(8): 113-122. Disponible en: http://weekly.chinacdc.cn/en/article/id/e53946e2-c6c4-41e9-9a9b-fea8db1a8f51; Zhang, 2020. “The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China.”
[2] Jalisco tuvo 11,777 casos confirmados de dengue durante el 2019 (primer lugar nacional)
Fuente: SINAVE/DGE/SALUD/Sistema Especial de Vigilancia Epidemiológica de Dengue con Información al 6 de enero de 2020 y a la semana 1 del 2019.
[3]OECD (2020), Hospital beds (indicator). doi: 10.1787/0191328e-en (Accessed on 30 March 2020)
[4] OECD (2019), Health at a Glance 2019: OECD Indicators, OECD Publishing, Paris,
https://doi.org/10.1787/4dd50c09-en.












